Здравствуйте! На УЗИ обнаружили полип эндометрия 12х4мм, но он ничем не проявляется. Пила боровую матку 2 месяца. После очередного обследования УЗИ, полип присутствует и еще подрос. Скажите пожалуйста, можно ли его удалить другим способом, кроме операции, например, попить траву чабрец?
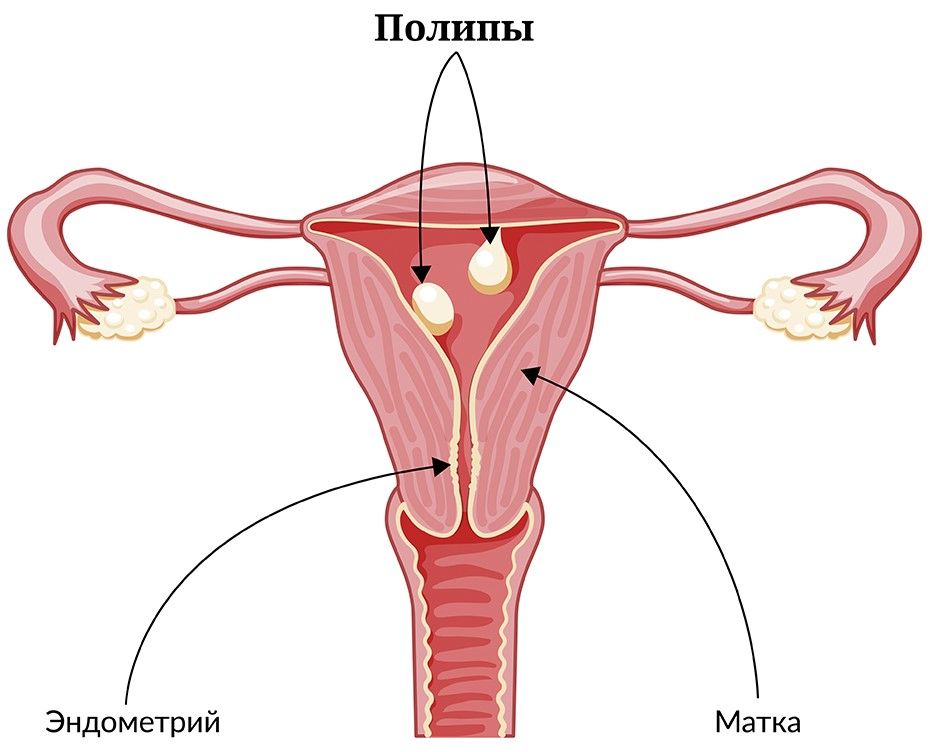
Полип эндометрия
Перейти к вопросамПолип эндометрия – это доброкачественная опухоль, образующаяся из глубоких слоев эндометрия. Эндометрий имеет два слоя: поверхностный, или функциональный, который изменяется во время менструального цикла и отторгается во время менструации, и базальный, который даёт начало новому функциональному слою. Полипы развиваются из клеток базального слоя, поэтому не исчезают после менструации.
Каковы причины появления полипов эндометрия?
Эндометрий – это ткань, которая растет и изменяется в зависимости от уровня гормонов в течение менструального цикла. В первую половину цикла доминирует влияние эстрогенов, поэтому эндометрий утолщается, становится «пышным». Во второй половине цикла преобладает влияние прогестерона, который замедляет рост эндометрия и способствует его изменениям, необходимым для успешного наступления беременности. В конце цикла, если беременность не наступила, уровень всех гормонов снижается, сформированный функциональный слой эндометрия отторгается, начинается менструация.
Слишком высокий уровень эстрогенов, или его чрезмерно длительное влияние, способствует тому, что эндометрий разрастается слишком сильно, в том числе поражается его базальный слой, что в свою очередь может приводить к гиперплазии эндометрия и формированию полипов.
Повышенный уровень эстрогенов может быть вызван неправильным приемом гормональных препаратов, избыточным весом, сахарным диабетом второго типа. Также подвержены риску развития полипов пациентки с синдромом поликистозных яичников (СПКЯ).
Какие бывают полипы эндометрия?
Полипы эндометрия подразделяют на группы в зависимости от того, структуры каких тканей преобладают в их строении. Железистые полипы эндометрия схожи с тем, как выглядит эндометрий под микроскопом, от которого их отличает наличие «ножки» опухоли. Такие полипы чаще всего наблюдаются у молодых пациенток с сохранным менструальным циклом. Фиброзные полипы, наоборот, в основном представлены соединительной тканью, и чаще встречаются у пациенток в постменопаузе.
Промежуточный вариант – железисто-фиброзные полипы сочетают в себе оба вида тканей и наблюдаются у пациенток в репродуктивном возрасте и перименопаузе. Также выделяют аденоматозные полипы, которые отличаются наличием признаков нарушения строения тканей и клеток, что является предраковым состоянием и требует активного лечения и наблюдения.
Чем опасен полип эндометрия?
Сами по себе полипы – это небольшие доброкачественные опухоли, которые не несут опасности для здоровья. Однако, они отражают наличие гормонального дисбаланса или инфекций, а также при отсутствии лечения могут озлокачествляться, приводя к развитию рака эндометрия.
Какие бывают симптомы при полипе эндометрия?
Основные жалобы, с которыми обращаются пациентки с полипом эндометрия – это межменструальные кровяные выделения из половых путей, а также увеличение объема и длительности менструаций. Довольно часто полипы эндометрия могут вообще никак себя не проявлять и являются случайными находками на УЗИ.
Можно ли забеременеть, если есть полип эндометрия?
Полипы эндометрия больших размеров или множественные полипы могут механическим путем препятствовать имплантации плодного яйца в полость матки. Но в большинстве случаев наличие полипа не влияет на наступление беременности, если причина его появления не является фактором, который будет препятствовать развитию яйцеклетки, её оплодотворению и прикреплению в матке.
Тем не менее, полипы эндометрия необходимо своевременно лечить, как и причину их появления, чтобы избежать развития более серьезных заболеваний.
Как диагностируют полип эндометрия?
Основным методом диагностики является трансвагинальное ультразвуковое исследование
органов малого таза. Точность этого метода составляет порядка 95-98% при проведении
УЗИ органов малого таза сразу после менструации, то есть, на 5-7 день цикла. Главный диагностический
признак полипа эндометрия – это эхографическая картина образования овоидной формы в полости матки, четко отграниченного от окружающего эндометрия.
Как проводится удаление полипа эндометрия?
Операция проходит под общим внутривенным наркозом и занимает порядка 10-15 минут. В полость матки через цервикальный канал вводят прибор - гистероскоп, который представляет из себя камеру с источником света и портом для проведения маленьких инструментов.
После визуализации полости матки оценивается количество полипов и их расположение, а затем производится непосредственно удаление полипов. Ранее эта манипуляция проводилась механически – при помощи обычного зажима, методом “откручивания”. Такой способ приводил к большому количеству рецидивов за счет того, что ножка полипа в большинстве случаев оставалась на месте.
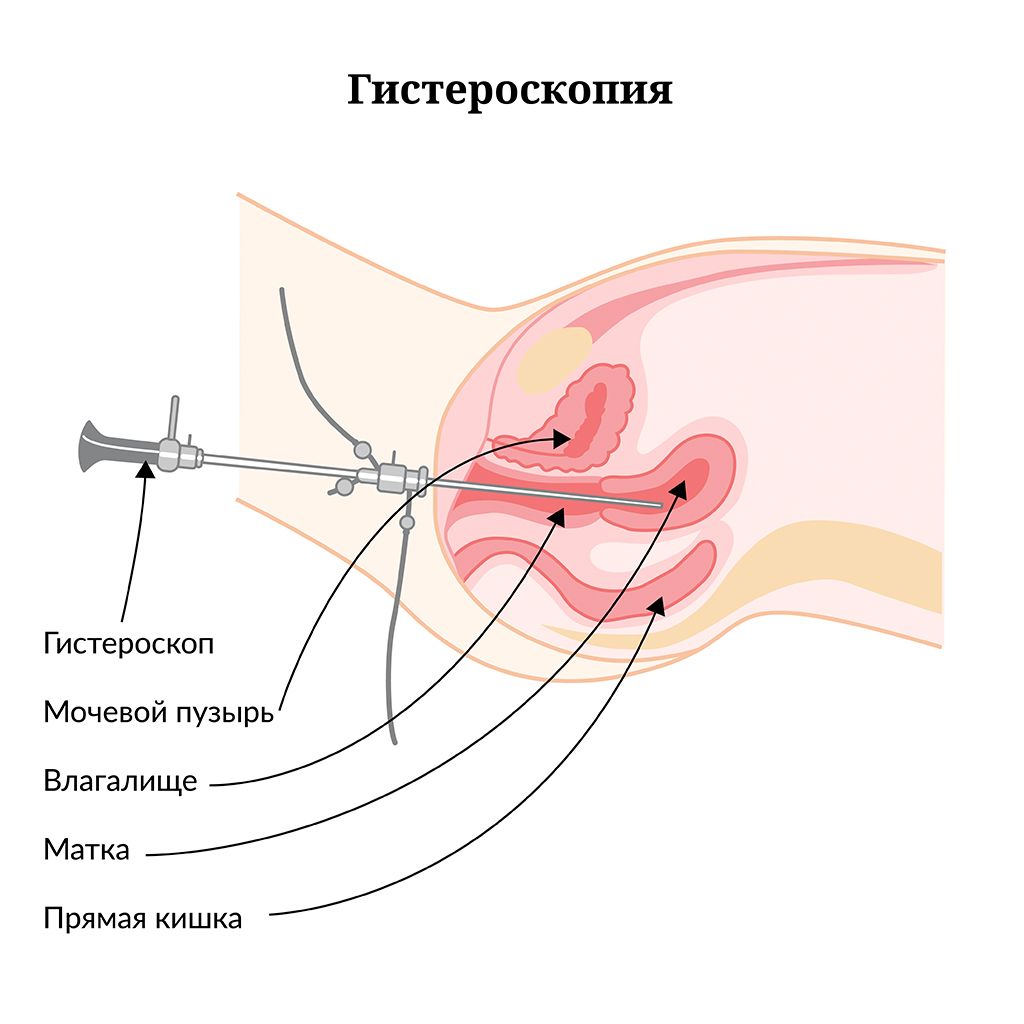
Сегодня существуют более современные методики удаления полипов, наиболее эффективным из которых является гистерорезекция. Суть этого метода заключается в использовании электрической петли, с помощью которой ножка полипа прицельно “срезается”, что значительно снижает риск рецидивов.
Удаленный полип направляют на гистологическое исследование для окончательного установления диагноза. После удаления полипа также берут биопсию эндометрия. При признаках гиперплазии эндометрия проводят полное выскабливание полости матки и цервикального канала. Все полученные образцы также отправляются на гистологическое исследование.
Как подготовиться к удалению полипа эндометрия?
Гистероскопию обычно проводят в стационарных условиях. Перед этим в течение нескольких недель необходимо сдать анализы крови, мочи, пройти ЭКГ, рентген легких, сделать УЗИ и другие назначенные методы обследования (полный список можно уточнить на очной консультации). Пациентка поступает в отделение утром в день операции на голодный желудок.
Как протекает послеоперационный период?
После удаления полипа эндометрия пациентку переводят в палату, где она находится до следующего утра. При отсутствии жалоб выписка осуществляется на следующий день после операции. В течение нескольких дней могут наблюдаться мажущие кровянистые выделения из половых путей, которые проходят самостоятельно. Следует ограничить физическую нагрузку и половую жизнь на две недели.
Последующая тактика напрямую зависит от гистологической структуры полипа, а также от возраста, репродуктивных планов и наличия сопутствующей гинекологической патологии. Для уменьшения вероятности рецидивов в некоторых случаях могут быть назначены гормональные препараты или рекомендована установка внутриматочной спирали с левоноргестрелом (Мирена).
Вопросы от пользователей
Здравствуйте, Андрей Васильевич. У меня такой вопрос: 2 года назад удаляли полип в матке, делали выскабливание. Полгода как начала принимать оральные контрацептивы Джес, раньше их пила, решила снова. А неделю назад на УЗИ написали снова полип в матке. Мне 29 лет, планирую беременность в дальнейшем. Что делать с таблетками, перестать пить? Или же ничего страшного и КОК можно продолжать? Понимаю, что операция нужна, очень печально, что снова придется ложиться в больницу. Будут ли последствия после 2 операций, смогу ли я забеременить? Спасибо
Здравствуйте. После высказывания соскоб отправили на исследование биопсийного материала на 2 организации.
1 заключение: железистый функциональный полип эндометрия с признаками хронического не активного восполения в строме.
2 заключение: В соскобе фрагменты эндометрия с железами фазы секреторного типа.
Это разные диагнозы?? Что мне делать? Как понять? Помогите, пожалуйста разобраться 🙏
Здравствуйте, два года назад В Никор-мед видели полип эндометрия
Январь февраль 2022 года.
Выпила и бросила 4 таблетки утрожестана.
Потом сгустов было, прописывали Транексам помог.
Потом еще немного было мазни прекратилась
Застревали сгустки.
Потом по узи ничего не видят.
Хотелось все из себя выдавить.
Сейчас такого нет
В 2023 году хотелось из себя все выдавить.
Немного.
Вирго, не сижу половую жизнь.
Также сгустки застревали, когда была цистаденома яичника, удалена 2013 год.
Лапароскопия.
Есть Аутоиммунный тиреоидит
Здравствуйте! Посмотрела ваше видео в ютубе про полипы. Вопрос в том, а если в пременопаузе обнаружен полип на узи, месячных нет полгода, фоликулы еще рабочие с обоих сторон, как понять, какие полипы? Вместе с этим киста, но она всегда была функциональная. Эндометрий утолщен. Может ли этот полип пропасть или уже нет, врач женской консультации отправляет удалять. Я временно отказалась, т.к.не могу по определеееым обстоятельствам сейчас, оставила на осень.